|
|
||
Начало. Читайте продолжение в номере 5 за 1998 год.
РКТ- и МРТ-диагностика осложнений и последствий черепно-мозговых травм.
Булаев И. В., Корытько С. С.
Клиника НИИ радиационной медицины.
Черепно-мозговая травма — это повреждение черепа и головного мозга в результате механического воздействия. ЧМТ составляют 30-40% в общей структуре травматизма, при этом среди сочетанных травм на их долю приходится около 80%.
Механизмы черепно-мозговых травм.
1. Прямой удар — это воздействие на неподвижный мозг.
Локализация — лобные и височные доли (чаще двухсторонние), часто сочетается
с острой субдуральной гематомой.
2. Противоудар — это ушиб головного мозга о костные и оболочечные
внутричерепные образования, вследствие его смещения в полости черепа в
сторону, противоположную месту приложения силы.
Локализация — чаще в лобных, особенно супраорбитальных участках, височных,
затылочных областях у верхних краев мозговых извилин с различной степенью
распространения в проекцию подлежащего белого вещества.
3. Поражение глубинных структур (белого вещества) — вследствие ротационного и аксиального смещения головного мозга в полости черепа, при которых возникают разрывы кровеносных сосудов и повреждения различных областей головного мозга в результате его ушибов о костные и оболочечные внутричерепные структуры.
Локализация-мозолистое тело, внутренняя капсула, базальные ганглии, зрительный бугор, верхние отделы ствола, ножки мозжечка, корково-подкорковые участки.
4. Гидродинамический удар — связан с перемещением ликвора в желудочках головного мозга, ликворопроводящих путях и субарахноидальных пространствах.
Последствия черепно-мозговых травм.
1. Посттравматическая гидроцефалия — обструкция ликворопроводящих путей, вследствие внутрижелудочковых кровоизлияний; развивается обычно в течение 3 месяцев (1/3 случаев).
2. Диффузная атрофия головного мозга — развивается как результат ишемии и гипоксии вещества г/мозга (1/3 случаев).
3. Энцефаломаляция — наличие очагов пониженной плотности в веществе г/мозга (плотность очагов обычно выше, чем у ликвора).
4. Псевдопорэнцефалия — наличие ликворосодержащих пространств, связывающих субарахноидальное пространство и желудочковую систему головного мозга.
5. Субдуральная гигрома — ограниченное скопление ликвора в субдуральном пространстве.
6. Лептоменингеальная киста — это прогрессирующее выпячивание оболочек через травматический дефект конвекситальной поверхности черепа.
7. Ликворрея — истечение ликвора через дефект (разрыв) твердой мозговой оболочки и костей черепа (риноррея, оторрея).
8. Каротидно-кавернозное соустье.
9. Травматическая псевдоаневризма — локализуется чаще всего в проекции ветвей передней и средней мозговых артерий, внутрикавернозной части внутренней сонной артерии, а также задней соединительной артерии.
10. Посттравматические абсцессы.
11. Сдавление сосудов — наиболее часто подвергается сдавлению задняя соединительная артерия в проекции намета мозжечка с развитием инфаркта в зоне кровоснабжения.
Классификация черепно-мозговых травм (по Ж. Пти).
А. Сотрясение головного мозга.
Б. Ушибы.
В. Сдавливание головного мозга.
Г. 1. Интрацеребральные кровоизлияния:
а) Гематома.
б) Ушиб.
2. Экстрацеребральные кровоизлияния:
а) Субдуральная гематома.
б) Эпидуральная гематома.
в) Субарахноидальное
кровоизлияние.
3. Прочие посттравматические очаги:
а) Пневмоцефалия.
б) Инородные тела.
Внутричерепные гематомы (Таб. 1). Интрацеребральные кровоизлияния (Таб. 2, Рис. 1, 2).
Организация гематом происходит от периферии к центру и сроки организации зависят от размеров гематомы (обычно от 1 до 6 недель).
Негативные РКТ изображения могут наблюдаться при:
а) нарушении свертывания крови;
б) анемии;
в) изо- и гиподенсивной стадиях организации гематомы.
Таб. 1. Характеристика посттравматических внутричерепных гематом
в зависимости от стадии их организации.
| Период | РКТ | МРТ |
| Острый период (до 24 часов) | Беcконтрacтные РКТ:
- гомогенный очаг высокой плотности с неправильными, достаточно четкими контурами, увеличивающий плотность в течение первых 3 дней (плотность гематомы зависит от концентрации гемоглобина и от степени ретракции сгустка); - обычно очаг окружен зоной низкой плотности (отек, размягчение), появляющейся через 24-48 часов: - неправильной формы при травме, - сферической и единой при спонтанном кровоизлиянии, - небольшой масс-эффект по сравнению с опухолью. |
Беcконтрастные МРТ:
- центр гематомы является изоинтенсивным на T1W и выраженно гипоинтенсивным на T2W (дезоксигенация сгустка - образуется парамагнитный дезоксигемоглобин); - прилежащие участки мозгового вещества изоинтенсивны на T1W, гиперинтенсивны на T2W (отек). |
| Подострый период (от нескольких дней до 1 месяца) | Бесконтрастные РКТ:
- увеличение размеров области кровоизлияния в течение дней и недель; - очаг высокой плотности в течение 1 недели, часто с расслоением; - постепенное уменьшение плотности от периферии (на 1-2 ед.Х. в день) в течение 2-3 недель; - очаг кровоизлияния становится изоденсивным с 3 по 10 недели с наличием вокруг него гиподенсивной зоны (зона отека). Постконтрастные РКТ: - периферическое кольцо усиления у внутренней границы (через 1-6 недель после кровоизлияния) в 80% случаев (из-за нарушения ГЭБ, увели-чения перфузии и обра-зования хорошо васкуляризированной грануляционной ткани); - кольцевидная зона отека вокруг очага уменьшается после введения кортикостероидов. |
Бесконтрастные МРТ:
-центр гематомы изоинтенсивен на T1W и умеренно гипоинтен-сивен на T2W; -периферические участки гиперинтенсивны на T1W и гиперинтенсивны на T2W (пре-вращение дезоксигемогло-бина в метгемоглобин через 3-4 дня); - кольцевидной формы участки изоинтенсивные на T1W и выраженно гипоинтенсивные на T2W (парамагнитный гемосиде-рин появляется в течение 2-ой недели); - окружающая очаг зона отека изоинтенсивная на T1W и гиперинтенсивная на T2W. |
| Хроническая стадия (от 1 месяца до нескольких лет) | Бесконтрастные РКТ:
- гиподенсивная фаза (4-6 недель); - прогрессирующее снижение плотности (3-6 месяцев). |
Бесконтрастные МРТ:
- центральные участки гиперинтенсивны в Т-1 и Т-2 режимах (внеклеточный лизированный метгемоглобин из эритроцитов — от нескольких месяцев до 1 года); - периферические участки гиперинтенсивны в Т-1 и Т-2 режимах; - кольцевидная зона изоинтенсивная в Т-1 и гипоинтенсивная в Т-2 (постепенно увеличивается в толщине и заполняет всю зону гематомы гемосидерин). |
Табл. 2. Характеристика внутримозговых кровоизлияний в зависимости
от стадии организации.
| РКТ | МРТ |
| Чувствительна при кровоизлияниях в острой стадии. | Более чувствительна для обнаружения очагов кровоизлияний в подострой и хронической стадиях. |
| - очаговые либо множественные (в 29%) плохо контурируемые области с
нечеткими контурами + негомогенное увеличение плотности + прилежащая зона
отека;
- очаги кровоизлияния становятся изоденсивными через 2-3 недели; - небольшая степень постконтрастного усиления; - области нерезко сниженной плотности + масс-эффект (диффузные петехиальные кровоизлияния), связанные с отсроченным образованием гематомы; - диффузное набухание вещества г/мозга без признаков кровоизлияния в ранний посттравматический период (часто у детей), в связи с гиперемией или ишемическим отеком. |
- вначале зона снижения интенсивности сигнала (дезоксигемоглобин в
острой стадии) — окруженная гиперинтенсивной) зоной отека (в Т-2 режиме);
- та же зона становится гиперинтенсивной в обоих режимах в подострой стадии (метгемоглобин); - в Т-2 режиме в хронической стадии либо гиперинтенсивный сигнал (участки глиоза) либо гипоинтенсивный сигнал (гемосидерин). |
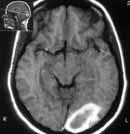
|
Рис. 1. Внутримозговая гематома левой затылочной доли. Острая стадия. (Слева) Т1 режим. (Справа) Т2 режим. | 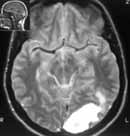
|
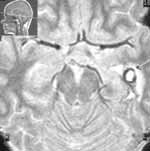
|
Рис. 2. Внутримозговая гематома левой височной доли. Подострая стадия. В центральных отделах гематомы выраженные гиперинтенсивные участки (метгемоглобин), по периферии - выраженные гипоинтенсивные зоны (гемосидерин). Т2 режим. |
Ушибы головного мозга.
Характеризуются наличием очагов деструкции в веществе головного мозга,
симптомов очагового поражения головного мозга, субарахноидального кровоизлияния
и, в ряде случаев, переломов (трещин) костей черепа.
Частота — встречается в 21% всех ЧМТ.
|
||||||||